L'épidemiologie de la défaillance rénale : Y'a-t-il des raisons d'espérer ?

Cécile COUCHOUD
Coordination nationale, registre REIN

Mathilde LASSALLE
Agence de la biomedecine, Saint Denis la Plaine
Introduction
Depuis 2002, le réseau REIN recueille chaque année des informations sur l’ensemble des patients en défaillance rénale, traités en France par dialyse ou greffe, dans le but d’estimer les besoins de la population et de contribuer à élaborer les stratégies sanitaires de prévention et de prise en charge de la défaillance rénale [1].
Compte tenu du recul de plus de 20 ans, ces données épidémiologiques permettent de suivre les tendances d’incidences et de prévalence dans le temps, mais aussi selon les sous-groupes de patients (âge, comorbidités…) ou des conditions de traitement (initiation en urgence, type de structure…).
Les données présentées dans cet article sont disponibles dans le rapport annuel du REIN 2023 [2].
Un constat : moins de patients débutent un traitement de suppléance !
Alors qu’entre 2012 et 2017 le nombre de nouveaux patients démarrant un traitement de suppléance aug- mentait de +2.7 % par an (intervalle de confiance IC :
0.9 ;4.5), depuis 2017, le nombre absolu de patients incidents s’est stabilisé (-0.8 % ; IC : -2.1 ;0.5) (figure 1). Parallèlement, entre 2012 et 2017, l’incidence standardisée de la défaillance rénale traitée par suppléance était stable (+1.3 % ; IC : -0.5 ;3.1). Depuis 2017, on note une diminution de 2 % par an de cette incidence (-2.2 % ; IC : -3.5 ;0.9) (figure 1).
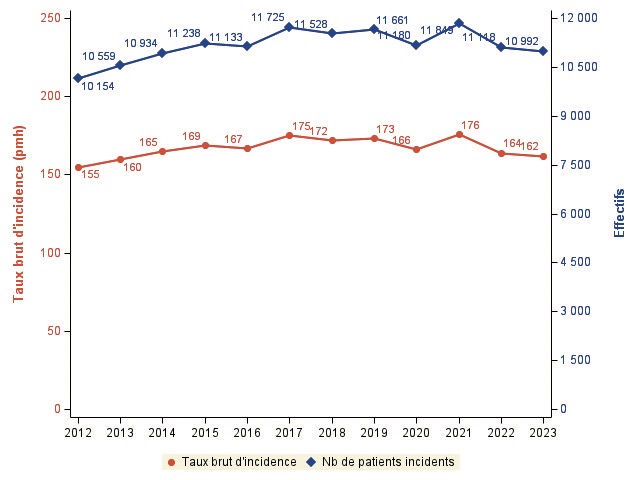
Figure 1 : Evolution de l’incidence de la défaillance rénale avec traitement de suppléance rénale (taux bruts et effectifs)
Des hypothèses
Lorsque l’on analyse plus précisément ce qui se passe dans certains sous-groupes de patients, quelques hypothèses peuvent être discutées pour expliquer cette baisse de l’incidence.
Un déploiement des traitements conservateurs ?
En juin 2022, la Société Francophone de Néphrologie Dialyse et Transplantation a publié un guide pratique sur le « traitement conservateur » de la maladie rénale chronique stade 5 [4] orienté notamment pour les patients les plus âgés correspondant à des changements de pratiques amorcées depuis quelques années de la communauté néphrologique.
Parallèlement au travail et à la publication de ce guide, après une période d’augmentation importante entre 2012 et 2017 (+4.5 % par an, IC : 0.9 ;8.3), on note une diminution importante du nombre de patients incidents de plus de 85 ans depuis 2017 (-4.0 % par an, IC : -6.5 ; -1.4)
(figure 2, figure 3). Ainsi, le taux d’incidence standardisée diminue de -5.6 % par an (IC : -8.1 ;-3.0) depuis 2017. Sur les figures ci-dessous un décrochage semble se voir à partir de 2022, confirmé en 2023. Un peu de recul est nécessaire pour confirmer ces chiffres, mais ces chiffres dans cette population âgée, laissent penser que de nombreux patients, auparavant orientés vers la dialyse, sont maintenant plus facilement orientés vers un traitement conservateur dans le but d’améliorer leur qualité de vie plutôt que leur « quantité » de vie.
Une autre façon de se demander si l’orientation des patients vers la dialyse s’est modifiée est de regarder la mortalité précoce dans les 3 mois qui suivent l’initiation du traitement de suppléance. Celle-ci semble être stable chez les patients de moins de 75 ans, autour de 3 % chaque année depuis 2012 (figure 4). En revanche, la mortalité précoce chez les personnes de 75 ans ou plus, en dehors des années COVID, a baissé de façon importante, passant de 11 % en 2012 à 7 % en 2023, suggérant que les patients les plus comorbides ne sont plus orientés vers la dialyse mais plutôt en traitement conservateur.
Malheureusement, on ne dispose pas à ce jour de base de données nationales sur les traitements conservateurs qui permettraient de confirmer cette hypothèse.
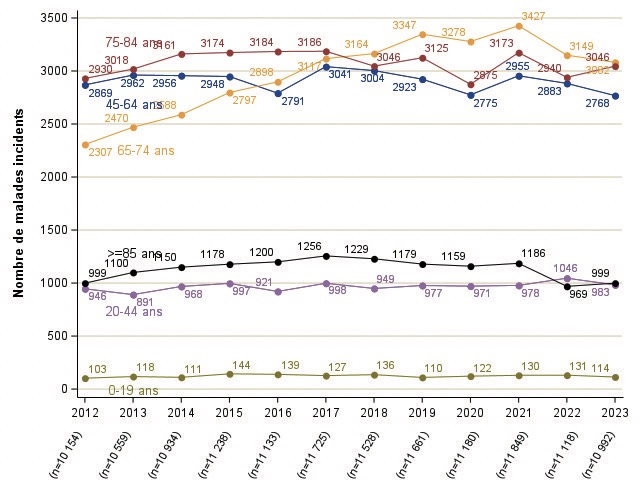
Figure 2 : Evolution nombre absolu de malades incidents en défaillance rénale avec traitement de suppléance rénale par tranche d’âge
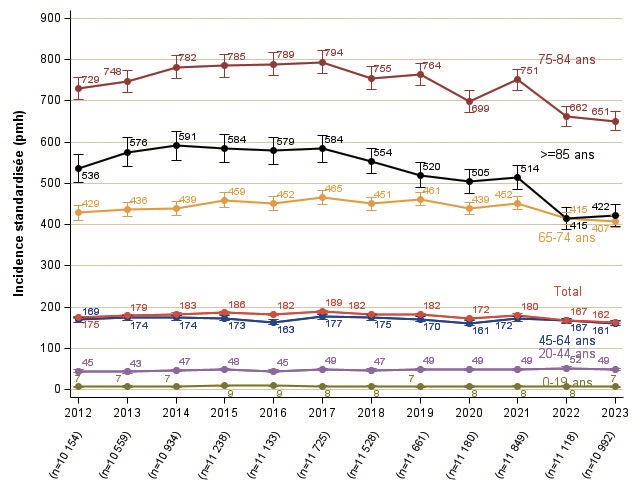
Figure 3 : Evolution de l’incidence standardisée de la défaillance rénale avec traitement de suppléance rénale par tranche d’âge (taux standardisés sur la population française au 30/06/2023, par million d’habitants)
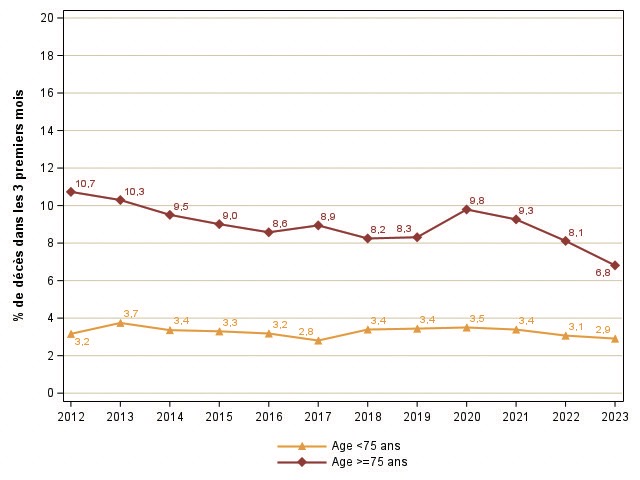
Figure 4 : Evolution du pourcentage de décès des nouveaux patients 2002-2023 selon l’âge 3 mois après l’initiation du traitement
Un déploiement des glifozines ?
Les gliflozines ou inhibiteurs de SGLT2 sont une classe d’antidiabétiques oraux, récente, disponible depuis 2021 en France dans la maladie rénale chronique et ayant montré un faible effet antidiabétique mais un effet cardio et néphroprotecteur majeur (ref article J Dang et M Essig du même numero) [5]. Les dernières recommandations placent ainsi les gliflozines en 1re ligne de traitement chez les patients diabétiques atteints d’insuffisance rénale chronique. Les directives devraient être mises à jour pour inclure l’inhibi- teur du SGLT2 comme traitement néphroprotecteur de première intention en plus des bloqueurs du système rénine-angiotensine-aldostérone pour toutes les mala- dies rénales protéinuriques et bientôt sans doute chez les non protéinuriques (cf article J Dang et M Essig du même numéro).
Chez les personnes non diabétiques, l’incidence stan- dardisée est en baisse depuis 2012 (-1.6 % par an (IC : -2.1 ; -1.1) (figure 5). Chez les patients diabétiques, après une forte augmentation de l’incidence globale standar- disée entre 2012 et 2017 (+3,7 % par an, IC : 1.5 ;5.9), la tendance depuis 2017 est à la baisse (- 2.2 % par an, IC :-3.8 ; -0.7).
Il est donc trop tôt pour imputer la baisse récente de l’incidence chez les patients diabétiques aux gliflozines puisque cette baisse a démarré avant que les gliflozines ne soient disponibles en France. Cependant, il est probable que l’arrivée des gliflozines dans l’arsenal thérapeutique des patients diabétiques et non diabétiques, accentuera la baisse de l’incidence dans tous les sous-groupes de patients dialysés, dans les années à venir
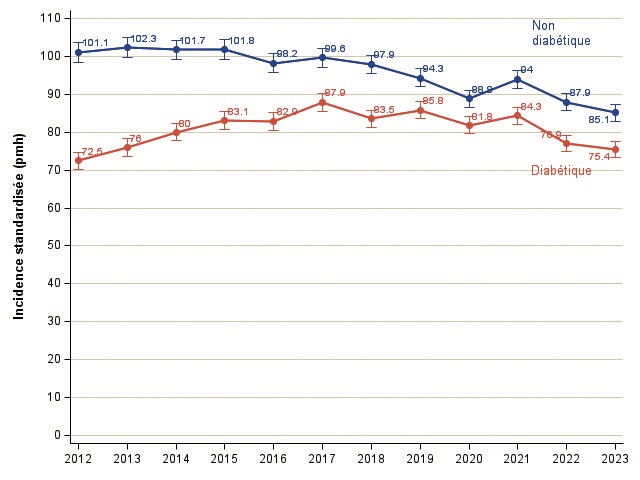
Figure 5 : Evolution de l’incidence standardisée de la défaillance rénale avec traitement de suppléance rénale selon le statut diabétique
A noter que les gliflozines sont disponibles aux USA depuis une dizaine d’année, et ont peut-être participé aussi à la baisse de l’incidence standardisée de la défaillance rénale aux USA avant la France (-18.6 % entre 2002 et 2022).
Un déploiement du financement de la prise en charge des patients avec une maladie rénale chronique stade 4 et 5 par forfaits ?
En 2019, dans le plan Ma Santé 2022, le suivi des patients atteints de pathologies chroniques a été iden- tifié comme l’une des priorités de la réforme du financement du système de santé. Le paiement forfaitisé au suivi annuel et pluriprofessionnel de la maladie rénale chronique stade 4 et 5 a démarré en octobre 2019 [6].
MÉTHODES
Les données d’incidence de la défaillance rénale avec traitement de suppléance rénale sont disponibles et exhaustives depuis 2012 pour l’ensemble des 22 régions de l’hexagone et 5 départements d’outre-mer, Guadeloupe, Guyane, Martinique et Réunion et Mayotte, ce qui permet d’estimer la tendance de l’incidence pour la totalité de la population française.
Un patient est considéré comme incident une année donnée si et seulement s’il a débuté un premier traitement de suppléance, dialyse ou greffe préemptive, durant l’année.
Les taux bruts d’incidence ont été calculés en prenant comme dénominateur l’estimation de la population au 30/06 de l’année considérée. Les dénominateurs utilisés sont le résultat des récents recensements et des nouvelles modalités de projection mises en œuvre par l’INSEE. Pour analyser les tendances de l’incidence au cours du temps Les taux ont été standardisés sur l’âge et 20
le sexe, selon la méthode de la standardisation directe en prenant comme référence la population française en 2023. La standardisation permet de prendre en compte la part attribuable au vieillissement de la population.
Les tendances temporelles depuis 2012 sont estimées par un modèle de régression qui fournit le pourcentage de changement annuel et son intervalle de confiance (logiciel Joinpoint développée par le National Cancer Institute). Ce modèle permet de détecter des points de rupture significatifs dans la tendance évolutive de la variable prise en compte.
L’indice comparatif d’incidence est le rapport du taux d’incidence de chaque région après standardisation directe sur le taux d’incidence globale. La région a une incidence significativement inférieure (ou supérieure) à l’incidence France entière lorsque l’intervalle de confiance de l’indice comparatif ne contient pas la valeur 1.
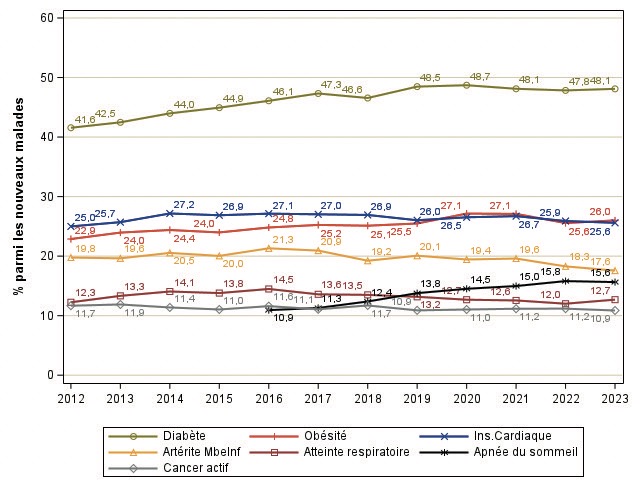
Figure 6 : Evolution des caractéristiques cliniques des patients incidents débutant un traitement par dialyse
an (IC : -5.1 ; -1.3) depuis 2017 ; chez les patients de 65 à 74 ans, l’incidence baisse de -3.2 % par an (IC : -5.6 ; -0.7) (figure 3).
La baisse de l’incidence a donc débuté avant la mise en place effective des forfaits. Cependant, en permettant une meilleure prise en charge, de manière pluriprofessionnelle des patients avec une maladie rénale sévère, on peut faire l’hypothèse que chez un certain nombre de patients la progression de la maladie rénale pourra être ralentie et les patients arriveront dans un meilleur état clinique ou plus tardivement au stade de la défaillance rénale. Cet effet de prise en charge holistique devrait améliorer aussi la prescription des gliflozines et donc avoir un effet ralentisseur surajouté.
Le pourcentage de patients diabétiques, après avoir augmenté de 2,2 % par an (IC : 1.6 ; 2.7) entre 2012 et 2019, tend à se stabiliser (-0.4 %, IC : -1.7 ; 1.0), de même que la proportion de personnes obèses (+1.6, IC : 1.0 ;2.2 entre 2012 et 2021, -2.2 %, IC : -8.1 ;4.2 depuis
2021) (figure 6). En dehors des AVC (+0.8 % par an), la fréquence des comorbidités à l’initiation semble globalement se stabiliser voire diminuer depuis plusieurs années : insuffisance coronarienne -1.3 % par an depuis 2016, insuffisance cardiaque -0.5 % par an depuis 2014, artérite des membres inférieurs -2.2 % par an depuis 2016, atteinte respiratoire -1.7 % par an depuis 2014, cancer actif-0.6 % par an depuis 2012. La part de per- sonnes autonomes à la marche s’améliore de +0.5 % par an depuis 2012. Ces données laissent penser que même avant la mise en place du forfait, la prise en charge plus globale et pluriprofessionnelle des patients stade 4-5 se développait pour une prise en charge plus globale notamment des facteurs de risque cardiovasculaires. L’introduction de la prise en charge au forfait devrait permettre d’améliorer ces comorbidités, mais aussi de diminuer le nombre d’initiation en urgences ou sur cathéter temporaire. Ce n’est pas encore visible puisque le % d’initiation en urgence stagne autour de 27 % et les cathéters à 59 % (figure 7).
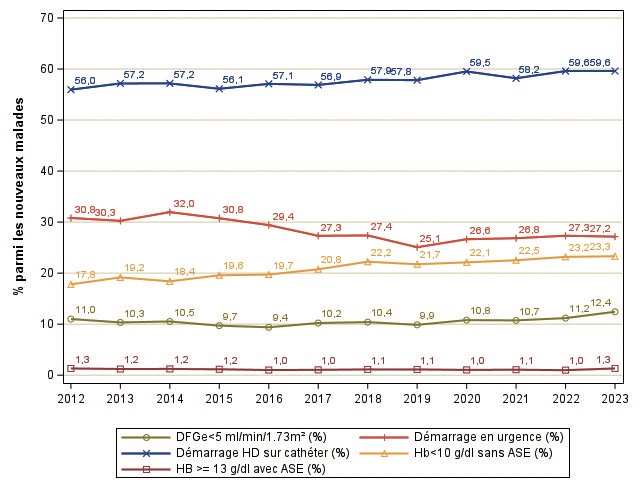
Figure 7 : Evolution des conditions d’initiation de la dialyse diabétique
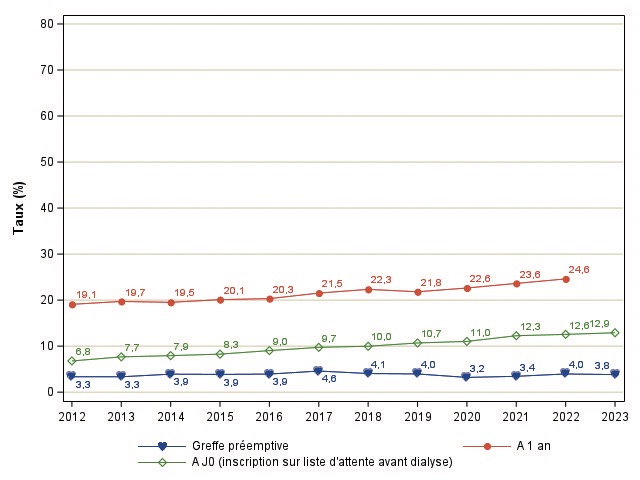
Figure 8 : Evolution des accès à la liste d’attente et à la greffe rénale
Ces prises en charge pluridisciplinaires ont également pour objectif l’inscription plus précoce sur la liste d’attente de transplantation. L’amélioration de l’accès à la liste a débuté avant la mise en place effective des forfaits mais se poursuit (figure 8).
Le résultat d’actions de prévention en population générale ?
Les néphropathies hypertensive et vasculaire et la néphropathie diabétique représentent près de la moitié des cas de maladie rénale déclarée chez les patients incidents : respectivement 24.6 % et 21.8 % en 2023. Ces deux populations sont la cible des politiques de prévention, en particulier en ce qui concerne l’alimentation et la sédentarité [7].
La promotion du dépistage précoce de la maladie rénale dans les groupes à risque auprès des médecins généralistes [8] et les campagnes de sensibilisation ciblées (telles que les journées du rein) sont également fondamentaux pour une prise en charge précoce et adaptée afin de prévenir ou ralentir la progression de la maladie rénale vers le stade de la défaillance rénale.
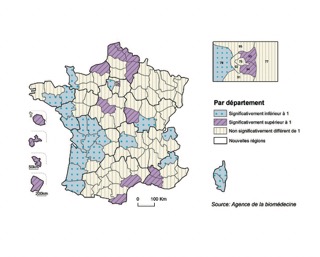
Figure 9 : Indice comparatif d’incidence de la défaillance rénale avec traitement de suppléance, par département en 2023
Une étude récente de la Caisse Nationale d’Assurance Maladie, en cours de publication, a montré que sur les
13.9 millions de personnes à risque maladie rénale chronique identifiés, seuls 46 % ont bénéficié d’un dépistage annuel par les examens recommandés (créatininémie, ratio albuminurie/créatininurie).
Conclusion
Le registre REIN produit des indicateurs qui permettent de décrire des tendances et d’émettre des hypothèses. Ces dernières années il montre une tendance à la baisse de l’incidence qui permet d’espérer une amélio- ration de l’état de santé de nos patients avant le stade 5 de la maladie rénale chronique. Cependant, on ne peut pas imputer à une cause unique la baisse de l’incidence de la défaillance rénale pris en charge par une suppléance. C’est probablement la conjonction de plusieurs facteurs relevant de changement de pratiques, d’arrivée de nouveaux traitements et d’évolution du dépistage et de la prévention dans la population générale. Les tendances présentées dans cet article sont une image nationale qui masque des dynamiques différentes sur le territoire. Il persiste encore de grandes différences d’incidence entre départements et notamment dans les DOM TOM (figure 9). La poursuite de l’extension du Registre REIN aux patients avant la suppléance permettra d’évaluer l’efficacité de la prévention et du traitement précoce des maladies rénales, de l’information des patients et du processus de décision médicale partagée au démarrage des traitements de suppléance. Cette extension permet également au registre REIN d’accompagner les nouveaux modes de financement sous forme de forfaitisation de la prise en charge.
Enfin, il faut souligner que toutes ces données ne pourraient être disponibles sans le travail quotidien des néphrologues et des Attachés de Recherche Clinique qui remplissent les bases de données de façon remarquable, qui permettent à notre registre français d’être un des meilleurs au monde. Profitons de cet article pour vous remercier tous !
Date de l'article : Janvier 2026